Nous avons appris dans la presse la mise en place prochaine de consultations de prévoyance à 25, 45 et 65 ans.
Bien sûr la FMF a salué le principe de ces consultations, mais il n’en reste pas moins que beaucoup de flou et d’incertitudes existent à ce sujet, et que la lecture de l’interview de François Braun dans le JDD n’est pas de nature à rassurer.
Les Français se verront désormais proposer par l’assurance maladie une consultation médicale gratuite à ces « trois âges clés de la vie », « avec des médecins et des professionnels de santé », a fait valoir le ministre.
Quel point commun entre ces 3 âges-clés ? Celui qui saute au yeux de tout médecin c’est que c’est l’âge des rappels DTPolio ± coqueluche depuis la réforme du calendrier vaccinal de 2013. Est-ce à dire que le ministre pense que les Français sont mal vaccinés et/ou que les médecins oublient de leur rappeler ces rappels ? La situation vis-à-vis des infections tétaniques semble pourtant prouver le contraire.
La question importante est de savoir à qui va incomber la mission d’effectuer ces examens. La logique voudrait que ce soit évidemment le médecin traitant, qui connaît déjà les patients et peut donc adapter finement le contenu de la consultation. Même si 11% de la population n’a pas de médecin traitant, ça veut dire aussi que 89 % en a un !
Pourtant la phrase « avec des médecins et des professionnels de santé » est inquiétante à ce niveau. Pourquoi ne pas avoir dit « avec son médecin traitant » ?
Il est vrai aussi qu’il est compliqué de confier aux médecins généralistes de nouvelles missions, intéressantes mais difficiles, alors que la densité médicale a chuté de 91 à 78 pour 100 000 habitants depuis les années 2000.
« Jusqu’à présent, il n’y avait rien pour les adultes. Nous allons mieux nous occuper des enfants, qui bénéficient de 20 examens jusqu’à 16 ans, mais aussi suivre ces générations au cours de leur vie. »
C’est tout de même un peu exagéré d’affirmer que rien n’existe actuellement, alors que tout assuré de plus de 16 ans peut bénéficier régulièrement tout au long de sa vie des examens périodiques de santé (EPS) des centres d’examen des CPAM ou de la MSA. Même si la pertinence et le coût des EPS restent sujet à polémique. Et même si le sentiment général est qu’une très grande partie de la population n’a pas besoin de ces visites et que le bénéfice attendu en est (quasi)-nul, alors que ceux qui pourraient véritablement en tirer bénéfice n’en bénéficient justement pas. Sentiment que nous serions d’ailleurs ravis de voir démenti par une étude indépendante et chiffrée.
Avec la consultation à 25 ans, les étudiants ou jeunes actifs pourraient « faire le point sur les vaccins, leur activité physique, d’éventuelles addictions ou difficultés liées au début de la vie professionnelle ». Ils seraient alertés sur la « nécessité d’avoir un médecin traitant et sur le risque cardiovasculaire », a expliqué François Braun.
Nous revenons là au point précédent : pourquoi insister sur la nécessité d’avoir un médecin traitant si c’est le médecin traitant qui fait la consultation ? Quant à la problématique de la vaccination, c’est souvent l’inverse : à chaque nouvel enfant les maternités insistent lourdement sur le caractère indispensable voire obligatoire de la vaccination anti-coquelucheuse, qui malheureusement n’existe pas en vaccin monovalent, et donc on se retrouve avec des parents vaccinés 1, 2, 3, 4 fois entre 25 et 45 ans.
Et c’est aussi le moment de commencer à parler du dépistage du cancer du col, qui n’apparaît pas dans cette interview.
La consultation à 45 ans, où le risque d’avoir une tumeur augmente, permettrait d’évoquer « la nécessité de participer au dépistage du cancer du sein, du colon ou de la prostate », et de dresser un bilan sur l’activité physique et d’éventuels troubles de santé mentale ».
Là il faut croire que le ministre n’a pas bien exprimé sa pensée, ou que le JDD n’a pas compris : les dépistages du cancer du sein et du cancer du côlon, ce n’est pas avant 50 ans, quant à celui du cancer de la prostate, aucune autorité de santé ne le préconise, à commencer par la HAS. Et pour cause, puisque le dépistage ne change RIEN à la mortalité et augmente les morbidités secondaires :
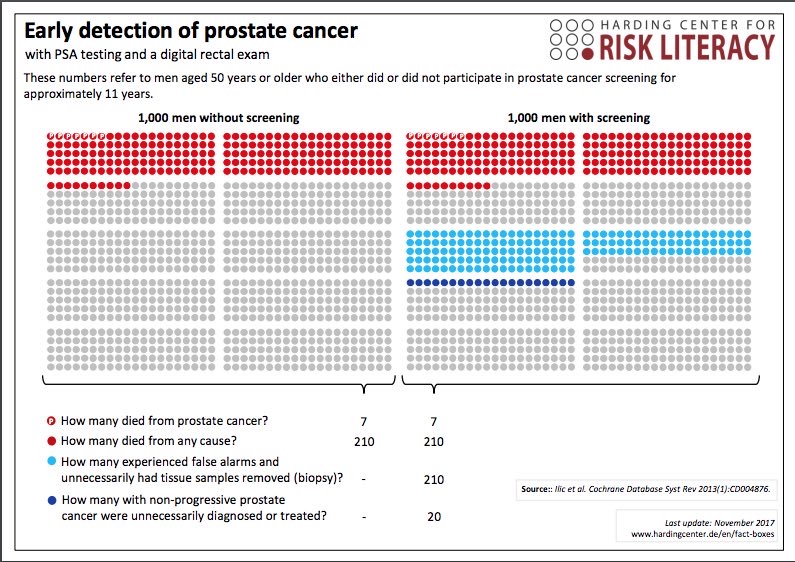
Quant aux items activité physique et pathologie cardiovasculaire, il faut peut-être les inverser ? Insister sur l’activité physique entre 25 et 45 ans, comme ça le pli est pris pour plus tard, et interroger sur les symptômes cardio-vasculaires à 45 ans, quand le risque devient vraiment mesurable.
Enfin, à 65 ans, l’accent serait mis sur « la prévention de la perte d’autonomie, le dépistage personnalisé des cancers et de toutes les maladies qui peuvent être prévenues », explique le ministre au JDD. Il pourrait aussi être question du « départ à la retraite ».
A 65 ans la plupart de mes patients sont depuis longtemps partis à la retraite. Alors il est de fait qu’une réforme controversée est à l’étude, mais pour l’instant l’âge légal de la retraite est encore à 62 ans, sous réserve d’avoir validé ses trimestres.
A tous les âges manque aussi le chapitre de l’hygiène de vie, et en premier lieu les addictions légales : alcool et tabac.
Comme on voit, beaucoup de points importants sont en suspens, rien que sur le contenu. Parce que si c’est pour faire exactement ce qu’on fait déjà lors de chaque consultation, à quoi sert une consultation dédiée ? Et penser à ce qu’on en fait après : par exemple des consultations longues pour ceux qui veulent réduire leur consommation de toxiques, des aides psychologiques prises en charge, du sport sur ordonnance pris en charge par la collectivité, un accompagnement diététique pour le surpoids. On peut y mettre plein de choses.
Ce seront donc évidemment des consultations complexes, donc longues. Et qui dit dit consultation complexe dit valorisation à la hauteur de cette complexité. Or nous avons déjà la mauvaise expérience des consultations obligatoires de suivi des enfants à 6, 8, 13 et 16 ans, qui sont des consultations complexes (il n’y a qu’à voir le cahier des charges), et ne sont valorisées que 25€ pour les généralistes, 28 € pour les pédiatres, donc exactement le même tarif qu’une consultation standard. C’est évidemment inacceptable.
Récemment nous avons vu les sages-femmes obtenir une cotation spécifique SP12 (36 €) au cabinet ou SP14 (42€) à domicile, pris en charge à 100% par l’AMO, entre 4 et 8 semaines après l’accouchement, pour l‘entretien post-natal précoce (EPP) de dépistage des troubles dépressifs du post-partum. Cet EPP est aussi réalisable par les médecins, mais sans cotation spécifique (ce sera GS) et sans prise en charge 100% AMO puisque la prise en charge maternité s’arrête au 13ème jour. Donc quand l’Assurance maladie veut valoriser un objectif important de santé publique, elle peut.
Les consultations complexes « à forte valeur ajoutée de santé publique » que sont les consultations des 8ème jour, 9ème mois et 24ème mois sont valorisées COE = 46 €. Il est évident de notre point de vue que TOUTES ces consultations de santé publiques doivent être alignées sur ce tarif. Et que les médecins qui suivent des grossesses de façon régulière doivent pouvoir aussi bénéficier d’une cotation adaptée pour l’EPP.
Il y a donc urgence à ne pas se précipiter avant d’avoir défini avec précision, et concertation avec les principaux concernés, c’est-à-dire les médecins libéraux et principalement les généralistes :
- Qui fait ?
- Quelle est la cible prioritaire ? celle à ne pas manquer car c’est elle qui tirera le plus grand bénéfice de ces consultations.
- Comment faire passer le message qu’à une consultation dédiée de médecine préventive, on ne vient pas avec sa liste de courses : le renouvellement, l’ordonnance de vaccin pour le petit dernier, le genou qui fait mal depuis 6 mois, le CNCI pour la course d’après-demain …
- Quel est le contenu de cette consultation ?
- Quels seront les moyens d’intervention après la mise en évidence des problèmes ?
- A quel prix ?
Nous sommes en situation de grave pénurie des moyens médicaux, pour au moins les 10 ans qui viennent ; la priorité est de qualifier au mieux la demande pour que les soins s’adressent à ceux qui en ont le plus besoin, et soient le plus pertinents possible.
