Un fléau national
Le cancer du poumon est responsable de plus de 30 000 décès chaque année en France, et représente la première cause de mortalité par tumeur maligne en France. C’est pourquoi le dépistage précoce de ce fléau est un enjeu essentiel de santé publique, et mérite que tous les acteurs de la santé publique se mobilisent.
Comme le cancer du poumon est le 3ème cancer en termes de fréquence, derrière les cancers du sein et du côlon, il est logique que son dépistage organisé soit désormais envisagé, compte tenu des plus de 50 000 nouveaux cas annuels rapportés (environ 6 hommes pour 4 femmes).
Dans 80% des cas, le tabac est incriminé dans la genèse du cancer, et hélas, dans près d’un cas sur deux, le diagnostic est réalisé tardivement, en raison de l’absence de signe clinique, ce qui rend le traitement plus complexe et la chirurgie curative hors d’atteinte.
Actuellement, le taux de survie à 5 ans est proche de 20%, alors qu’il pourrait atteindre 80% s’il existait un dépistage efficace et une détection précoce selon l’Early Lung Cancer Action Program / I-ELCAP.
Les bases du dépistage du cancer du poumon, et son application ailleurs qu’en France
De nombreux pays, comme les États-Unis, le Royaume-Uni, la Suisse, le Japon, la Chine, la Corée du Sud, Taiwan, ou encore la Croatie, ont déjà mis en place des programmes de dépistage du cancer à destination des populations fortement exposées au tabac. Elles sont toujours basées sur l’utilisation du scanner faible dose (CTLD-CT-Scan low dose), avec cependant des différences notables des critères d’inclusion (âge, consommation tabagique, date éventuelle du sevrage, etc).
Aux États-Unis, l’étude NLST (1), dont les résultats ont été publiés en 2011, a été menée sur plus de 53 000 patients. Elle a été la première à démontrer l’efficacité du dépistage par scanner à faible dose, et une réduction de la mortalité spécifique de 20 % par comparaison avec un suivi basé sur la radiographie thoracique standard, ce qui aurait d’ailleurs dû sceller le sort de cette modalité dans ce but. Le programme américain de dépistage a débuté en 2021.
En Europe, l’étude NELSON (2), publiée en 2020, a montré une réduction de la mortalité liée au cancer du poumon à 10 ans de 24 % chez les hommes, et de 33% chez les femmes. Les faux positifs ont été évalués à 1,2%. Cette étude comparait un groupe de 15 000 patients ayant bénéficié de dépistages annuels par scanner à basse dose et une population surveillée uniquement cliniquement. La population choisie était constituée de patients de 50 à 75 ans, ayant fumé plus de 10 cigarettes par jour pendant au moins trente ans, ou plus de 15 pendant au moins 25 ans. L’arrêt du tabac devait être daté de moins de 10 ans.
D’autres études scientifiques ont été publiées ou sont encore en cours (Dante en 2015 en Italie, LUSI en Allemagne, DEP KP80 ou 4-IN-THE-LUNG-RUN en France en 2020). Une étude particulière (CASCADE), est actuellement en cours à l’APHP, réalisée uniquement chez des femmes avec d’ailleurs un taux encourageant de vrais positifs de 2,7 %, largement au-dessus des 0,9% de l’étude NELSON. Rappelons d’ailleurs au passage que les risques de tumeur, à consommation égale de tabac, sont plus importants chez les femmes, et que la consommation a augmenté chez ces dernières.
Le Royaume-Uni a déployé fin 2022 le dépistage ciblé du cancer du poumon via le programme Targeted Lung Health Checkciblant les sujets âgés de 55 à 74 ans fumeurs ou anciens fumeurs (3).
L’Australie lancera son programme national de dépistage en juillet 2025, basé sur une modélisation innovante (Miscan-Lung, 2024), en ciblant les fumeurs ou anciens fumeurs de 50 à 70 ans avec un lourd passé tabagique (sevrage au cours des 10 dernières années et consommation d’au moins un paquet de cigarettes par jour pendant 30 ans). Ce programme préconise un scanner faible dose tous les deux ans. Il serait susceptible d’éviter 62 décès par an pour 100 000 habitants, et offrir un gain de 8,4 années de vie en bonne santé par décès évité et des économies importantes pour la société. En effet, le coût annuel du traitement individuel du cancer du poumon en Australie est estimé entre 24 000 et 50 000€, selon le stade de découverte, et la moitié des cas se situe dans la fourchette haute.
En Europe, dans le cadre du plan de lutte contre le cancer (Europe’s Beating Cancer Plan), le programme dédié SOLACE a été lancé en avril 2023 afin de faciliter le développement de programmes de dépistage du cancer du poumon.
Le dépistage en France
Dans l’hexagone, malgré l’étude NLST de 2011, et la publication de 2013 portant le bénéfice du dispositif à environ 12 000 vies estimées sauvées par an (4), la Haute Autorité de Santé (HAS) a estimé en 2016, à la surprise des professionnels de santé, que « les conditions de qualité, d’efficacité et de sécurité n’étaient pas réunies » pour la mise en place d’un programme national de dépistage (5), ce que de nombreux professionnels n’ont pas compris.
Ce n’est qu’en 2022 (6) que l’agence a publié un avis sur « l’engagement d’un programme pilote » dirigé par l’Institut National du Cancer (Inca). Et ce n’est qu’en 2024 qu’un appel à projet (de 5 ans) a eu lieu, pour une généralisation prévue d’ici… 5 à 10 ans, si tout va bien. Pourtant, selon le protocole I-ELCAP (7), un scanner annuel permet la détection de lésion chez 1,4 % des plus de 89 000 participants, avec un taux de survie de 81 % chez les patients ainsi dépistés.
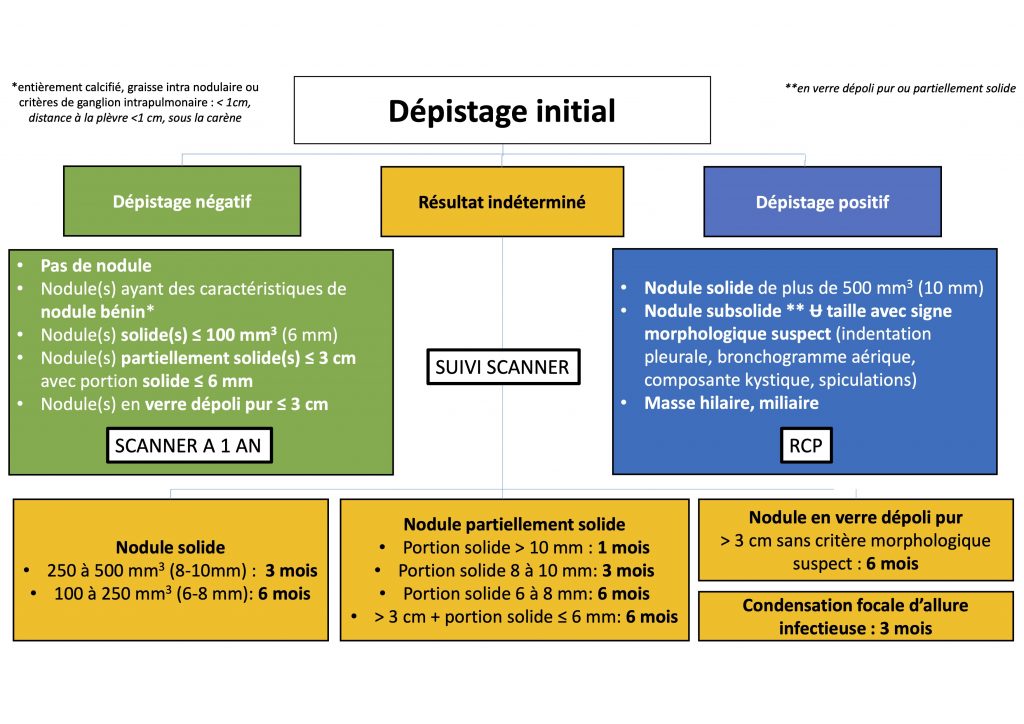
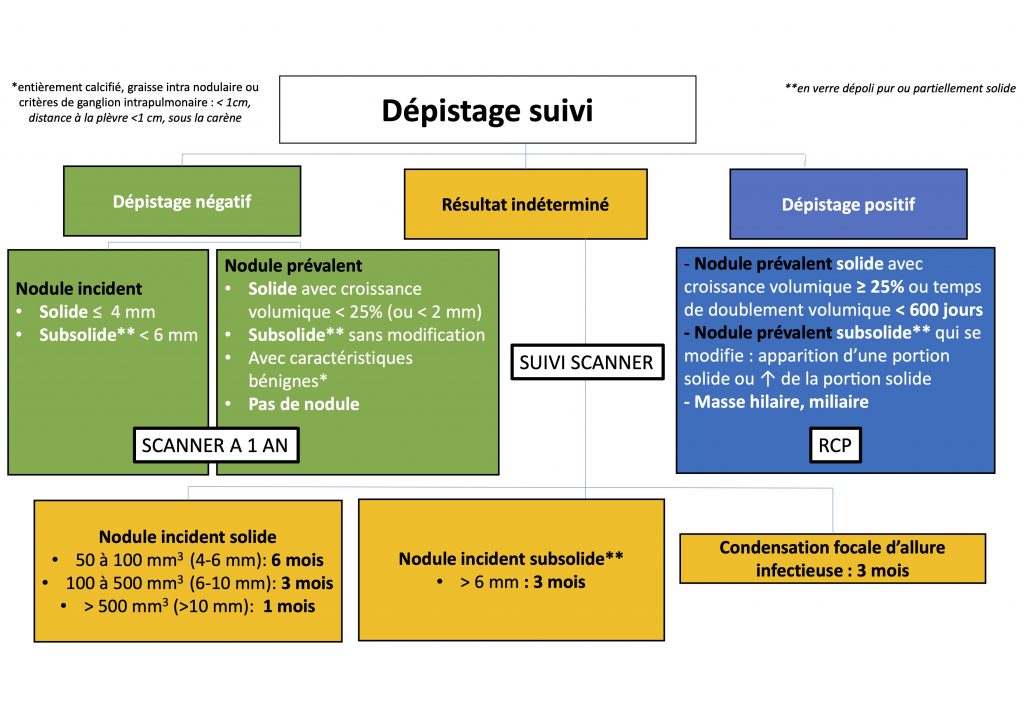
Le cadre retenu à ce jour par l’Inca est le suivant (8) :
- sujets de 50 à 74 ans ;
- fumeurs ou anciens fumeurs ayant arrêté depuis moins de 15 ans ;
- dont la consommation est évaluée à 20 paquets/année ou plus, en descendant jusqu’à 15 cig/j pour une durée de consommation de 25 ans et jusqu’à 10 cig/j pendant 30 ans, ce qui permet de tenir compte de la prédominance de la durée de consommation sur la quantité consommée dans le risque de CP.
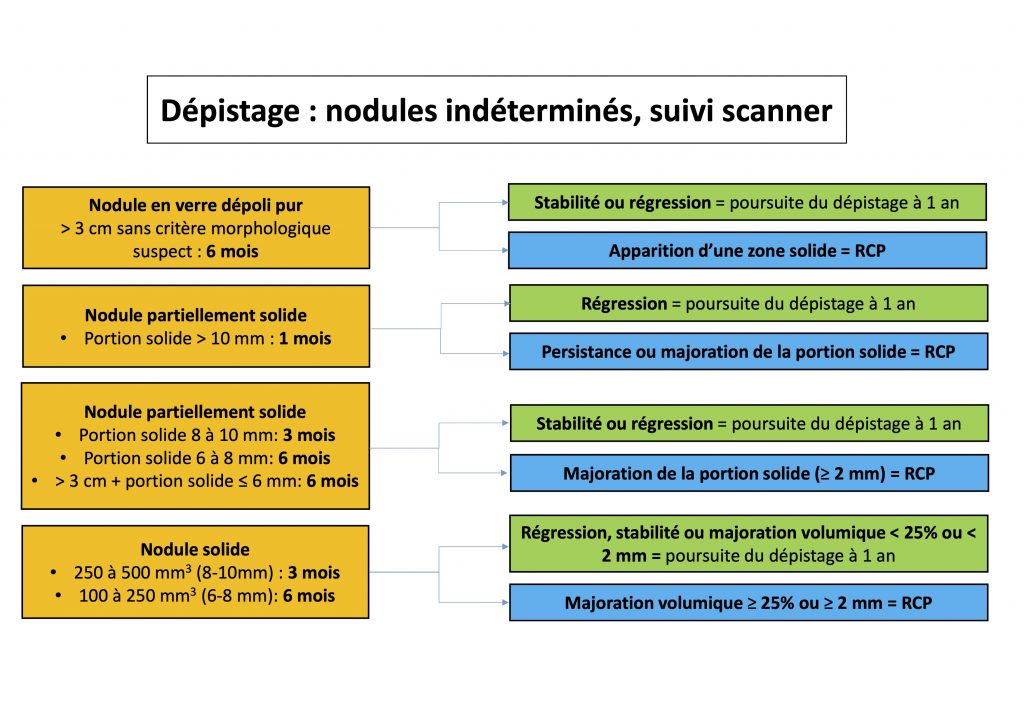
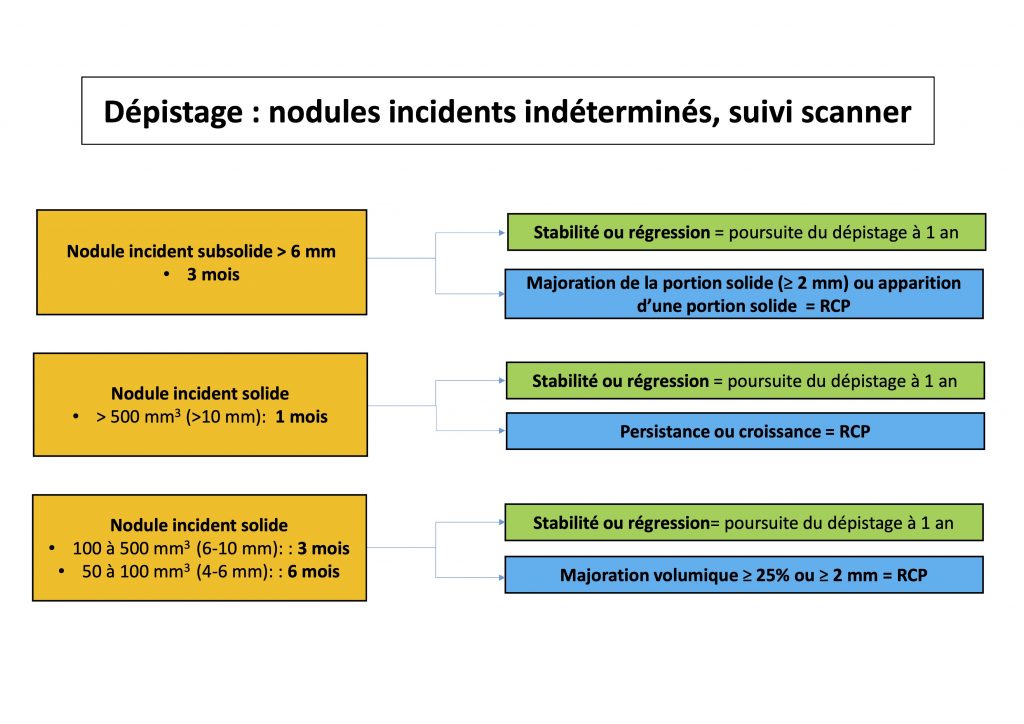
- L’utilisation de l’algorithme décisionnel nodulaire de la Société française d’imagerie thoracique, adapté après analyse post-hoc de l’étude
Comme il n’existe actuellement aucun programme officiel organisé populationnel en France, les initiatives locales ou institutionnelles sont la règle. Par exemple, l’institut Gustave Roussy propose déjà un programme individualisé aux personnes à risque augmenté de tumeurs (en l’espèce, des personnes âgées de 50 à 74 ans, ayant fumé au moins un paquet par jour depuis plus de 20 ans et qui fument actuellement ou ont arrêté depuis moins de 10 ans).
Dépistage et rôle des médecins de première ligne
La France, malgré les études internationales, a décidé de réaliser des expérimentations en vie réelle, pilotée par l’Inca, dont les modalités ont été décrites, et d’évaluer l’impact organisationnel, l’accessibilité du programme et son acceptabilité. L’objectif semble être à horizon 2030-2035 dans le meilleur des cas. De plus la décision a été prise de qualifier l’étude en RIPH* de niveau 2, c’est-à-dire en Recherche Impliquant la Personne Humaine de niveau de risque intermédiaire. À ce jour, le programme pilote n’a pas débuté, et les critères d’inclusion de l’une des études retenues laissent supposer une issue très longue.
Parallèlement, une étude importante est menée pour évaluer la pertinence d’une simple lecture des scanners par un radiologue non-expert, mais formé, assisté ou non par un outil d’IA, afin d’alléger le système futur (CASCADE). Les résultats préliminaires du Dr MP Revel, responsable de l’étude, sont favorables et devraient conclure à la possibilité d’un protocole radiologique simple.
Afin d’être prêts, les radiologues sont d’ailleurs déjà en cours de formation au dépistage dans le cadre d’une collaboration entre la FNMR** et la SFR*** (épidémiologie, technique d’examen et de mesure, compte-rendu, données ancillaires).
Un groupe d’experts français, pneumologues et radiologues a depuis 2020 proposé une mise au point complète sur le dépistage du cancer du poumon par scanner faible dose. Ces experts se sont positionnés en faveur d’un dépistage individuel tel qu’il est déjà pratiqué, mais surtout demandent la mise en place d’expérimentations de grande ampleur dans des territoires pilotes afin de démontrer la faisabilité d’un dépistage de masse à l’échelle nationale, ce qui est en cours (10)
Actuellement, on retient en France un risque accru de malignité s’il existe une localisation nodulaire (particulièrement) dans les lobes supérieurs, un aspect mixte (solide et en verre dépoli) et une taille supérieure à 10 mm ou 500 mm3, (étude DEP’K80).
De plus l’étude CASCADE est en faveur d’un taux de faux positifs estimé à 2,8 %, c’est-à-dire nettement au-dessous du taux de faux positifs de 23,3 % observé au cours des trois séries de l’étude NLST, et proche du taux de faux positifs de 2,6 % observé au cours de la première série de l’étude NELSON. Cet élément est essentiel car le risque de surdiagnostic est toujours un frein au déploiement d’une campagne de dépistage.
En France, le processus de recrutement des patients pour le dépistage organisé est en cours d’évaluation, notamment auprès des médecins généralistes et des pneumologues.
Si celui-ci peut survenir à l’initiative du patient, grâce à des campagnes d’information ou aux mentions sur les paquets de cigarettes, il peut aussi se faire lors d’une sélection ciblée, comme pour les cancers du sein et du colon, ou au décours de consultations pour d’autres motifs.
Se posent alors des difficultés soulevées par certains, compte tenu d’une population évaluée à près de 4 millions de personnes à dépister, à savoir :
- Les modalités d’inclusion basées sur un calcul parfois flou de la consommation tabagique
- La sélection de la population
- Le caractère anxiogène de la proposition
- L’accès à l’imagerie
- L’affluence de patients susceptibles de ralentir la prise en charge d’autres pathologies
- La gestion des résultats et des pathologies découvertes fortuitement
- La possibilité de coupler un dépistage de la BPCO (expérience de l’université du Michigan)
- L’accompagnement (sevrage tabagique, suivi hygiéno diététique, sport, etc)
Conclusion
Il est dommageable pour les patients que l’essentiel de l’action des pouvoirs publics et des sociétés savantes ne soit pas actuellement intégralement dirigé vers l’organisation des filières de soins et le recrutement des patients. La perte d’années précieuses est difficile à comprendre, lorsque partout dans le monde, existent des données solides sur l’intérêt du dépistage du cancer du poumon.
Car malgré les preuves de l’efficacité du dépistage par scanner faible dose, la France accuse un retard préoccupant avec plus de 30 000 décès annuels. Il est donc urgent de mettre en place un programme national ambitieux afin d’optimiser le diagnostic précoce et d’augmenter la survie à 5 ans, actuellement évaluée à 20 %.
Afin de proposer aux patients à risque, à court et moyen terme, un dépistage personnalisé et individuel, à défaut d’une campagne nationale, c’est aux médecins d’agir.
Il est donc indispensable de connaitre les critères d’inclusion et d’exclusion afin de co-construire des réseaux et des filières de soins cohérentes et fondées sur la science, comme le souhaite par exemple le CNGE.
Enfin, il est essentiel de retenir que seul le scanner a un intérêt médical dans cette indication.
Références :
- The National Lung Screening Trial Research Team. Reduced Lung-Cancer Mortality with Low-Dose Computed Tomographic Screening. N Engl J Med. 2011. PMID : 21714641
- De Koning HJ et al. Reduced Lung-Cancer Mortality with Volume CT Screening in a Randomized Trial. N Engl J Med. 2020 Feb 6;382(6):503-513. PMID: 31995683.
- https://news.cancerresearchuk.org/2022/09/29/new-targeted-lung-cancer-screening-programme-on-the-horizon/
- Ma J, Ward EM, Smith R, et al. 2013. Annual number of lung cancer deaths potentially avertable by screening in the United States. Cancer 119(7): 1381-8
- https://www.has-sante.fr/jcms/p_3312901/fr/depistage-du-cancer-du-poumon-la-has-recommande-l-engagement-d-un-programme-pilote
- https://www.e-cancer.fr/Institut-national-du-cancer/Appels-a-projets/Appels-a-projets-en-cours/DEPKPOUMON24
- https://www.e-cancer.fr/content/download/494958/7511548/file/R%C3%A9f%C3%A9rentiel%20Synth%C3%A8se%20des%20Propositions%20DOCP%203.5.2%20FDB_FINAL.pdf
- https://www.ielcap.org/home/ielcap/research/
- Roseleur J et al. Targeted lung cancer screening in the age of immunotherapies and targeted therapies – an economic evaluation for Australia. The Lancet Regional Health – Western Pacific, Volume 53, 101241
- Couraud S, Ferretti GR, Milleron B, et al. French Expert opinion on lung cancer screening from the Intergroupe Francophone de Cancérologie Thoracique, the Société de Pneumologie de Langue Française, and the Société d’Imagerie Thoracique. Diagn Interv Imaging. 2020
* Définition d’une RIPH de niveau 2 : Recherches interventionnelles qui ne portent ni sur des médicaments, ni sur des DM non marqués CE et qui ne comportent que les risques et contraintes minimes
** FNMR Fédération Nationale des Médecins Radiologues
*** Société Française de Radiologie